我院开展远端胰腺切除同期自体胰岛细胞移植免除患者糖尿病之忧
2024-07-24 14:09宣传统战部
近日,我院细胞移植中心为一名胰腺良性肿瘤患者进行了全腹腔镜下保留脾脏的远端胰腺切除同期联合自体胰岛细胞移植手术。原本需要进行两次的手术,变成微创一次完成,且让良性肿瘤切除后通过自体胰岛细胞移植“自救”,避免了术后严重糖尿病的发生。这一术式目前在国内尚未见报道。
56岁的谢女士在体检时发现胰腺占位,这让她和家属“如临大敌”。经多方了解后,谢女士慕名来到我院肝胆胰外科·细胞移植中心姚豫桐主任门诊就诊。入院后增强CT显示胰腺体尾部有一直径约3cm囊性肿瘤,并与主胰管相通。胰岛素释放试验结果显示胰腺内分泌功能正常。经术前检查评估、多学科术前讨论,认为患者肿瘤为良性肿瘤、胰腺内分泌功能正常,姚豫桐主任团队决定为患者实施全腹腔镜下保留脾脏的远端胰腺切除同期联合自体胰岛细胞移植。
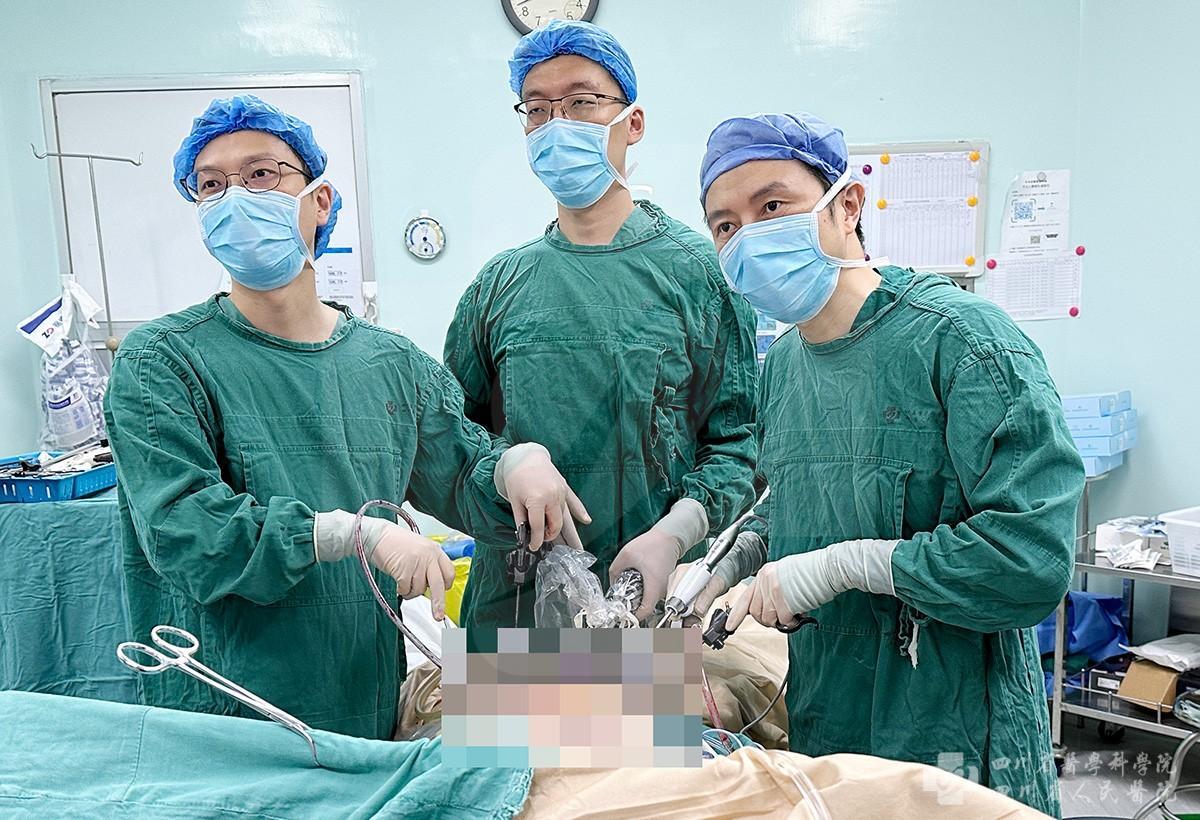
7月11日,姚豫桐团队在腹腔镜下完整切除患者胰腺体尾部,随后将切除的胰腺肿瘤部分送病理科,剩余正常胰腺组织迅速转运至我院胰岛分离GMP实验室,通过修整、消化、分离、纯化等一系列技术,历时3个小时,获得患者自身的正常胰岛细胞。在检测纯度与活力后,将胰岛细胞悬液移植到谢女士肝脏内定植,使患者恢复正常的胰岛素分泌功能,同时不需要服用免疫抑制药物。因为同期手术,大大减少了胰岛细胞在体外留存或培养的时间,最大限度地保留了胰岛细胞活性和功能;而腹腔镜微创手术仅在谢女士腹部留下了几个小创口。
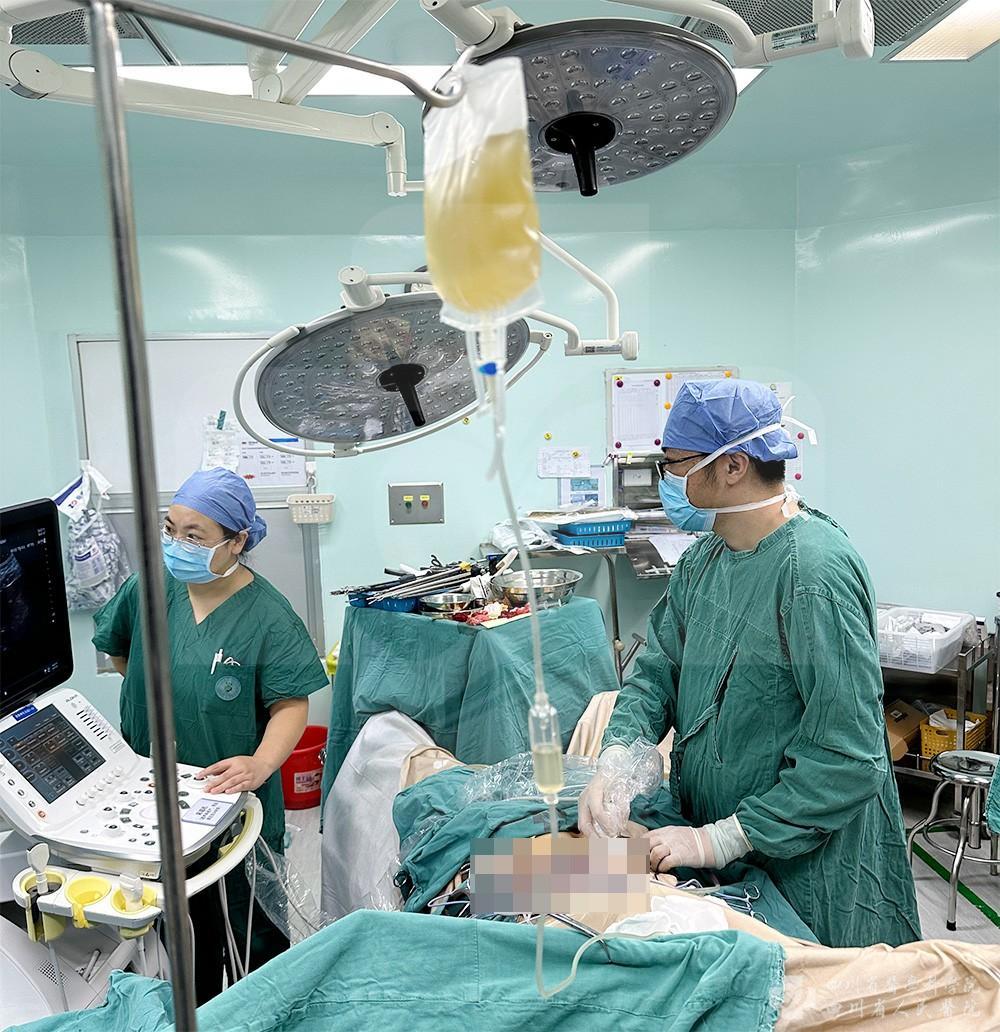
术后第二天,谢女士即可下床。术后第3天,胰岛功能开始起效,谢女士血糖很快恢复正常。7月23日,谢女士出院。
据姚豫桐介绍,大量研究发现胰腺远端切除术后10年内可能导致严重的糖尿病及相关并发症,需终身注射胰岛素,让许多患者痛不欲生。以往手术方式因为等待病检结果和分离制备胰岛细胞的等待时间,手术常常需要分两次完成。我院在技术上不断探索进步,将制备胰岛细胞悬液的时间缩短了近1倍,使原本需要两次完成的手术变成一次微创手术进行,大大减少了二次手术对患者的打击。
