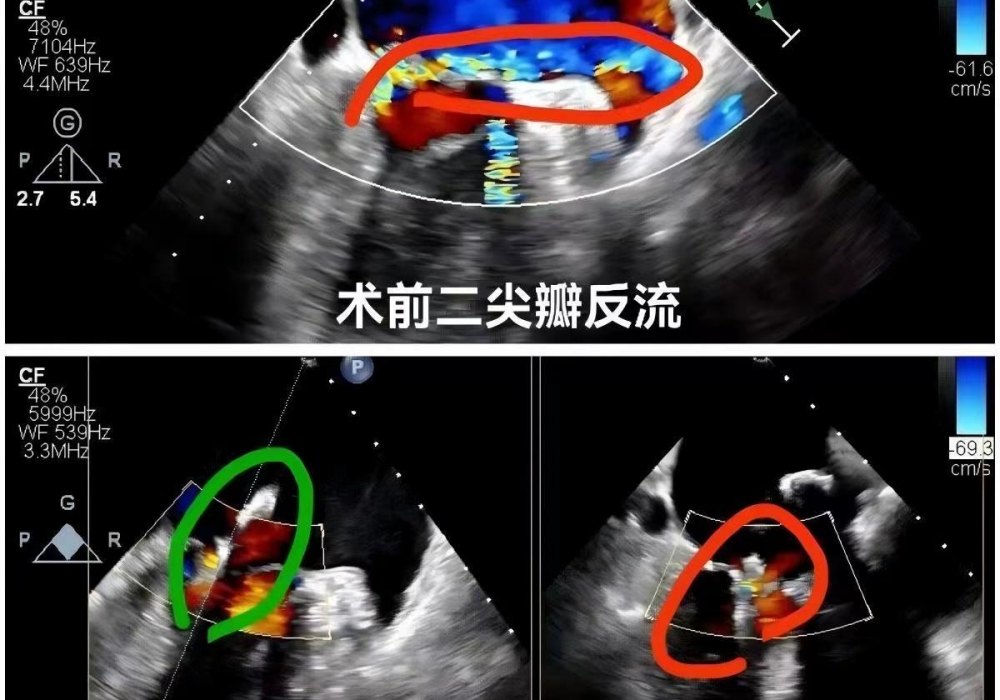
-
川渝卫生健康委来我院开展医疗机构采供血与行风建设专项调研交流
2026-03-23|医务部
-
我院举办“3.18全国爱肝日”大型义诊活动
2026-03-19|感染科
-
策马新程 奋楫前行——我院风湿免疫科与北京大学人民医院风湿免疫科联合举办党建暨学科建设交流会
2026-03-17|风湿免疫科
健康科普
- 长期睡眠不好? 原来是这些问题没“睡”明白! 2026-03-20
- 肾脏最怕这7件事,你可能每天都在做! 2026-03-13
- 住院手续多?省医住院专属AI智能体上线,啥都能问~ 2026-03-11
- 手脚麻木乏力、走路像灌铅,当心慢性格林巴利综合征! 2026-02-28
- 如何拆除呼吸里的定时炸弹 2026-02-24
- 空气中的“隐形杀手” 2026-02-24
- “人工心肺”如何为生命续航? 2026-02-11
- 隐匿的杀手 淋巴瘤预警信号 2026-02-09